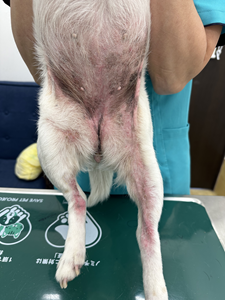
マダニが媒介するSFTS(重症熱性血小板減少症候群)は、人が感染した場合の致死率が10〜30%にのぼる極めて危険な疾患です。さらに深刻なのは、身近なパートナーである犬や猫の発症リスクです。厚生労働省の報告によると発症時の致死率は犬で約40%、猫では約60%に達し、人間を遥かに上回る脅威となっています。SFTSは、感染したペットの唾液や血液を介して飼い主にもうつる「人獣共通感染症(ズーノーシス)」です。愛犬をマダニから守ることは、大切な家族の命を守ることに直結します。手遅れになる前に、定期的なマダニ対策を徹底しましょう。
第1章:犬のSFTS症状と飼い主が知っておくべき注意点

SFTSとはどんな病気?
SFTSは2011年に中国で初めて発見され、日本では2013年に初の国内感染例が報告されました。病原体はフレボウイルス属のSFTSウイルスであり、主にフタトゲチマダニ(Haemaphysalis longicornis)が媒介します。2024年時点で、国内では年間100件前後の感染が報告されており、現時点で承認されたワクチンも特効薬も存在せず、対症療法が治療の中心です。
犬のSFTS症状と経過
犬はSFTSウイルスに感染しても無症状〜軽症で経過するケースが多いとされていますが、一方で重篤な症状を呈し死亡する事例も報告されています。犬での潜伏期間は明確には解明されていませんが、マダニ咬傷から数日〜2週間程度とされています。
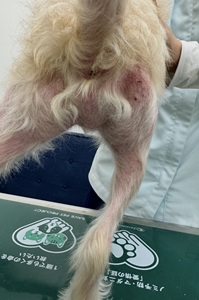
臨床症状で最も多く見られるのは、39.5℃以上の高熱・著明な元気消失・食欲廃絶・嘔吐・下痢です。身体検査ではリンパ節の腫大が触知されることがあり、血液検査では血小板減少・白血球減少・CRP上昇・ALT・AST・LDHの上昇が認められます。重症例では播種性血管内凝固症候群(DIC)・多臓器不全・神経症状(ふらつき・痙攣・意識障害)に至ることがあり、予後不良となる場合もあります。
【SFTSを疑うべき症状チェックリスト】
- 39.5℃以上の発熱
- 元気消失・食欲廃絶(24時間以上続く)
- 嘔吐・下痢
- リンパ節の腫れ(首・脇の下・鼠径部)
- 歯茎・結膜の蒼白または黄疸
これらの症状が複数認められる場合には、速やかに動物病院を受診するようにしましょう。
飼い主への感染リスク(ペットからの感染)
犬のSFTSで特に注意すべきは、「症状が出ている犬の血液・唾液・尿・糞便が飼い主に感染しうる」という点です。国内では、SFTSを発症した犬を看病・介護した飼い主が感染した事例が複数報告されており、国立感染症研究所も注意喚起を発出しています。以下の行動は非常に危険です。感染が疑われる犬のお世話をする際は必ず手袋を着用し、処置後は石けんで十分に手洗いを行ってください。
- 感染犬を素手で触る・傷口を舐めさせる
- 体液(血液・尿・糞便・嘔吐物)を素手で処理する
- 感染犬の使用済みタオルや食器を素手で扱う
人間のSFTS症状と経過
マダニに刺されてから発症するまでの潜伏期間はおよそ6〜14日とされています。マダニに刺された後2週間以内に高熱・消化器症状・倦怠感が出現した場合は、速やかに医療機関を受診し、マダニへの暴露(野外活動・ペットとの接触)の可能性も必ず申告しましょう。以下は、感染経過と表れやすい主な症状です。
発症初期(1〜4日目):
38〜40℃台の高熱・強い倦怠感・頭痛・筋肉痛・関節痛が現れます。悪心・嘔吐・下痢・腹痛も高頻度に見られ、インフルエンザや感染性胃腸炎と間違われやすいのが特徴です。
中期(4〜7日目):
血小板減少・白血球減少・AST・ALT・LDHの顕著な上昇などが認められます。これはウイルスが骨髄・脾臓・リンパ節などの免疫細胞に直接侵入して破壊することに加え、血球の産生が抑制されることによって生じます。
重症期(7日目以降):
多臓器不全・播種性血管内凝固症候群(DIC)・神経症状(意識障害・振戦・痙攣)へと進行し、死亡に至るケースがあります。回復した場合も倦怠感・記憶力低下などの後遺症が数ヶ月続くことが報告されています。
第2章:マダニとは~生態と感染のしくみ~

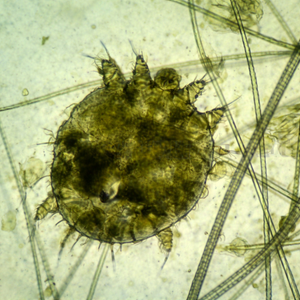
マダニ(硬ダニ科:Ixodidae)は蜘蛛綱ダニ目に属する節足動物で、日本国内では主にフタトゲチマダニ・ヤマトマダニ・キチマダニなどが重要な媒介種とされています。ライフサイクルは「卵→幼ダニ→若ダニ→成ダニ」という4段階で構成され、それぞれの段階で宿主(犬や猫など)から吸血を行います。このうち若ダニ(若虫)の段階でSFTSウイルス保有率が最も高く、かつ体が小さいため気づきにくく、愛犬や人への感染リスクとして特に問題視されています。
マダニは草の先端や葉の縁に前脚を伸ばして待機し(クエスティング行動)、温度センサー・振動センサー・CO₂センサーを使って宿主を感知し付着します。吸血を開始してから1〜2日は痒みなどの反応が出にくく、飼い主が気づかないまま長時間の吸血が続くことも珍しくありません。
マダニのライフサイクルと各段階の特徴
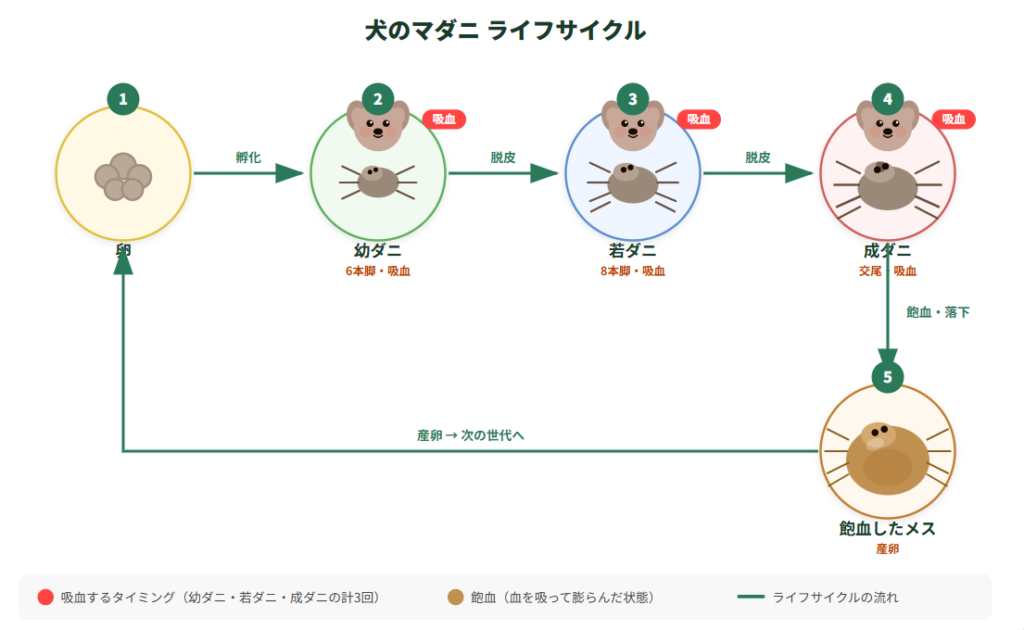
| 発育段階 | 宿主・環境 | 特徴・臨床的意義 |
| 卵(図①) | 土壌・落葉の中 | 雌成虫が数千個の卵を産卵。数週間で幼虫に孵化する。 |
| 幼ダニ(6脚)(図②) | 小型哺乳類・鳥類 | 吸血後、地表に落下して脱皮する。この段階でウイルス・細菌を獲得する場合がある。 |
| 若ダニ(8脚)(図③) | 中型哺乳類・犬・猫 | SFTSウイルス保有率が最も高い段階。体が小さく気づきにくいため感染リスクが特に高い。 |
| 成ダニ(8脚)(図④⑤) | 大型哺乳類・人・犬 | 吸血量は体重の100倍以上に膨張。唾液中にウイルス・細菌を放出し宿主に伝播する。雌は産卵後に死亡。 |
地域別の活動時期と予防スケジュール
マダニは気温が5℃を超えると活動を始め、15〜25℃で最も盛んになります。近年の地球温暖化により活動期間は全国的に延長傾向にあり、「冬だから大丈夫」と思わず、地域に合わせた予防が必要です。マダニは都市部の公園や河川敷にも生息しているため、山林に限らず、近所の草むらを散歩するだけでも感染リスクは十分にあります。
| 地域区分 | 主な該当エリア | マダニの活動期間と予防の推奨時期 |
| 寒冷地 | 北海道・東北山間部 | 4月〜10月。春の融雪期に急増する傾向がある。 |
| 中間地 | 関東・関西・中部・中四国 | 3月〜11月。春(3〜5月)と秋(9〜11月)の二峰性ピークに注意。通年予防を推奨する施設が増加。 |
| 温暖地 | 南九州・沖縄 | 通年活動。冬でも5℃以上になる日は活動するため、年間を通じた予防薬の投与を強く推奨。 |
第3章:マダニが媒介する主要疾患

マダニは単なる吸血害虫ではなく、複数の深刻な病原体を媒介しています。SFTSをはじめとした以下の疾患は、犬と人間の双方に影響します。
| 疾患名 | 病原体 | 主な症状・特徴 |
| SFTS(重症熱性血小板減少症候群) | SFTSウイルス(フレボウイルス属) | 高熱、消化器症状、血小板減少、白血球減少、多臓器不全。致死率10〜30%。犬から人への感染例あり。 |
| バベシア症 | Babesia gibsoni、B. canis | 溶血性貧血、血色素尿(赤褐色の尿)、黄疸、発熱、血小板減少。重症化すると致死的。犬特有の疾患。 |
| 日本紅斑熱 | Rickettsia japonica | 高熱、発疹(四肢→体幹)、刺し口の形成。抗菌薬が有効だが診断の遅れで重症化するケースも。 |
| ライム病 | Borrelia burgdorferi | 遊走性紅斑、関節炎、神経症状。国内では主に北海道・一部本州で確認されている。 |
| マダニ麻痺(Tick Paralysis) | マダニの唾液毒素 | 唾液中の神経毒により上行性弛緩性麻痺が起こる。感染症ではなく、マダニを除去すると通常は回復する。 |
第4章:自分でできる対策・環境整備

散歩後のマダニチェックと正しい除去方法
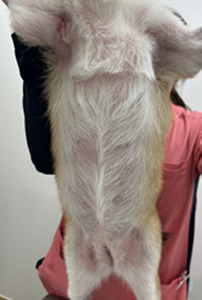
散歩後には全身をくまなく触診し、マダニの付着がないか確認することを習慣にしましょう。マダニが好む付着部位は、耳の周囲・指の間・腋の下・鼠径部(内股)・まぶた・首のたるんだ皮膚あたりです。マダニを発見した場合、なるべく動物病院で除去してもらうことをおすすめします。自宅で除去する際は、市販の「ダニ取り専用ツール(ティック・ツイスター等)」を使用し、皮膚に対して平行に保ちながら回転させてゆっくり引き出します。除去後は付着部位を消毒し、マダニはビニール袋に入れて密封廃棄してください。
除去時にやってはいけないNG行動
- ピンセットで強引に引き抜く:
口器が皮膚内に残留し、二次感染・肉芽腫の原因になります。 - アルコール・ワセリン・除光液をかける:
マダニがストレスでSFTSウイルスを含む体液を逆流放出するリスクが高まります。 - ライターで炙る・熱を加える
- 素手で潰す
生活環境の整備
予防薬の投与(化学的防除)と環境管理(物理的防除)・行動習慣の見直しを組み合わせることが、マダニ対策の基本です。
- 庭の草を定期的に刈り込み、落葉を除去する(マダニは湿った落葉が堆積した場所を好みます)。
- 散歩から帰宅した際は、玄関でブラッシングと触診を行う習慣をつける。
- 山林・河原・草地を歩いた後は、犬だけでなく飼い主自身の衣服・体も必ずチェックする。
- マダニ活動ピーク期(春・秋)のハイキングや里山散歩では、ドッグウェアの活用も有効。
第5章:マダニ駆除薬 製品比較(2026年2月現在)

製品選びは、愛犬の体重・年齢・既往歴(特に神経系疾患)・ライフスタイル(散歩の頻度・山林への立ち入り)・フィラリア予防との併用ニーズなどを考慮した上で、かかりつけの獣医師と相談して選ぶようにしましょう。
| 製品名(形状) | 主要有効成分 | 対象寄生虫 | 特徴・投与のポイント |
| シンパリカ (チュアブル錠) |
サロラネル | ノミ・マダニ・ミミヒゼンダニ・イヌセンコウヒゼンダニ・イヌニキビダニ | 【嗜好性◎】牛肉フレーバー。投与後8時間以内にマダニ駆除効果が発現。 |
| クレデリオ錠 (フレーバー錠) |
ロチラネル | ノミ・マダニ・イヌニキビダニ | 【嗜好性◎、小粒】ミートフレーバー。投与後12時間以内に効果が発現。サイズが小さく投与しやすい。 |
| ブラベクト (チュアブル錠) |
フルララネル | ノミ・マダニ | 【3ヶ月持続・内服】1錠で3ヶ月間有効。投薬回数を少なくしたい飼い主に最適。 |
| ブラベクト スポット (スポット剤) |
フルララネル | ノミ・マダニ | 【3ヶ月持続・外用】錠剤が苦手・吐き戻す場合などにおすすめ。背中に垂らすだけで3ヶ月間有効。 |
| マイフリーガードα (スポット剤) |
フィプロニル/(s)-メトプレン | ノミ(成虫・卵・幼虫)・マダニ・シラミ・ハジラミ | 【外用・コスパ◎】背中に垂らすタイプ。ノミの卵・幼虫にも効果。経口薬が苦手な犬に。 |
【オールインワン製剤もおすすめ】
ノミ・マダニの駆除に加え、フィラリア予防や消化管内線虫(回虫・鉤虫・鞭虫)の駆除まで1錠でカバーできるオールインワンのお薬も存在します。
毎月の投薬管理をシンプルにしたい場合や、複数の薬を管理する手間を省きたい飼い主さんに便利な選択肢です。ただし、フィラリア予防成分を含む製剤は、投与前にフィラリア感染の有無を確認する検査が必要です。投薬前にかかりつけの獣医師にご相談ください。
まとめ
- マダニは犬だけでなく、人間の命にも関わるウイルス・細菌を媒介します。愛犬のマダニ対策を徹底して家族への感染リスクを減らしましょう。
- SFTSを疑う症状(発熱・元気消失・食欲廃絶・嘔吐・下痢等)が現れた場合は、速やかに動物病院を受診するようにしましょう。
- 感染が疑われる場合には、愛犬の体液に触れる際は必ず手袋を着用し、処置後は十分に手洗いを行ってください。
- マダニの活動時期を正確に把握し、地域に合った通年予防を意識しましょう。
- 散歩後のマダニチェックを習慣化しましょう。発見したら、できれば動物病院で除去してもらうようにしましょう。
動物用医薬品に関するご不明点やご相談がある場合は、動物のお薬の専門店「ねこあざらし薬店」にお気軽にお問い合わせください。
参考文献
- 国立感染症研究所. 重症熱性血小板減少症候群(SFTS)2023年度発生動向年報.
- Ixodid ticks and their significance in veterinary public health: A review of Haemaphysalis longicornis. Parasites & Vectors, 2022.
- Inokuma, H. et al. Babesiosis in dogs in Japan: epidemiology and current knowledge. Veterinary Parasitology, 2021.
- Pfaff, U. et al. Isoxazoline compounds and their mode of action in tick and flea control. Frontiers in Veterinary Science, 2023.
- 農林水産省動物医薬品検査所. 動物用医薬品の使用に関するガイドライン改訂版, 2024.
- National Institute of Infectious Diseases. SFTS in companion animals: human infection risk assessment, 2023.